Какие ИТ-решения нужны медицине?
В здравоохранении XXI века основным элементом являются электронные услуги, оказываемые медицинскими учреждениями и государством пациентам. В основном, конечно, в таких услугах нуждаются люди, страдающие хроническими заболеваниями, а потому нуждающиеся в постоянном наблюдении врачей, хотя не менее важно и профилактической наблюдение за больными, и здесь ИТ-решения могут принести неоценимую пользу.
По данным Всемирной организации здравоохранения 81% процент смертей в России происходит благодаря хроническим заболеваниям. Одно из наиболее часто встречающихся заболеваний – сахарный диабет. Людей, подверженных этому недугу можно разделить на несколько категорий. Самая первая и массовая – это те, кто, возможно, не нуждается в постоянном уходе со стороны врачей, однако таким людям необходимо следить за своим здоровьем самостоятельно, применяя профилактические меры, а при необходимости обращаться за консультацией к медикам. Вторая группа – это уже пациенты, которых можно назвать «группой риска», то есть те, чье состояние необходимо регулярно наблюдать. Причем, как правило, речь в этом случае идет не об одном специалисте, а о нескольких. В случае с больными сахарным диабетом это могут быть эндокринолог, офтальмолог, кардиолог и т.д. Третья группа – это уже те больные, которые нуждаются в постоянном наблюдении и лечении.
Электронная история болезни
И в первом и во втором случае возможно активное применение уже упомянутых медицинских информационных систем, либо даже обычных CRM-систем, специально сконфигурированных для работы с медицинскими данными. Так, в системе здравоохранения Великобритании пациенты обращаются в медицинские учреждения, при этом сотрудник медицинского учреждения моментально находит информацию об этом пациенте в CRM-системе, поскольку все медицинские действия регистрируются в CRM-системе, являющейся, по сути, собранием электронных историй болезни (ЭИБ).
В результате лечащий врач может назначить пациенту то или иное лечение, руководствуясь его жалобами и сведениями, которые записаны в CRM-системе, а также, благодаря интегрированному с CRM-системой Microsoft Outlook, запланировать собственный визит к больному, либо назначить ему время посещения. Аналогичным образом происходит взаимодействие лечащего врача с другими специалистами при лечении больного, что бывает особенно необходимо при лечении больных сахарным диабетом и другими хроническими болезнями.
Лечащий врач отправляет через информационную медицинскую систему результаты первичного осмотра другим специалистам, которые могут быть полезными при лечении данного больного. Когда другой специалист получает такое приглашение, ему открывается доступ к электронной истории болезни пациента, в которую он может внести собственную запись. С другой стороны, и сам пациент имеет возможность обратиться к данной информационной системе, чтобы получить из нее сведения относительно назначенного лечения, а также, если возникнет такая необходимость, оперативно сообщить лечащему врачу о побочных эффектах, вызванных приемом того или иного назначенного им препарата.
В России электронная история болезни также постепенно входит в жизнь и работу врачей и пациентов. Так, с 1 января 2008 года в нашей стране действует национальный стандарт «Электронная история болезни. Общие положения» (ГОСТ Р 52636—2006), описывающий понятие ЭИБ и требования к ней.
Но, несмотря на принятие стандарта, электронные истории болезни внедряются в медицинских учреждениях, мягко говоря, со скрипом. Проблем здесь возникает несколько – как объективных, так и субъективных. К объективным можно отнести отсутствие нормативно-правового регулирования электронной цифровой подписи (ЭЦП) врача, в результате чего всю информацию, вносимую в электронную историю болезни приходится дублировать в бумажном виде. Также далеко не все диагностическое оборудование совместимо с медицинскими информационными системами, что, опять же, затрудняет повсеместное распространение практики ведения ЭИБ.
К субъективным причинам относится человеческий фактор, поскольку многие врачи, особенно представители старшего поколения, испытывают определенные затруднения при взаимодействии с компьютером. Кроме того, они полагают, что отказ от рукописного внесения данных в историю болезни разрушает сложившиеся десятилетиями механизмы общения с пациентом.
Телемедицина и интернет-медицина
Еще одной, не менее важной областью применения информационных технологий в здравоохранении является телемедицина. Значение технологий интерактивной видеосвязи между медицинскими учреждениями и отдельными специалистами для проведения качественной диагностики и лечения пациентов сложно переоценить. Кроме того, телемедицина существенно экономит бюджет здравоохранения, поскольку избавляет от необходимости отправлять специалистов в командировки и на стажировки, отрывая их от основной обязанности – лечения больных. Но когда речь идет о территориально распределенных или удаленных от крупных населенных центров местах, телемедицина является жизненно необходимым средством оказания помощи больным людям.
Как известно, самой удаленной территорией в мире является остров Тристан да Кунья (2800 километров до Африки и 3360 километров до Южной Америки). С помощью спутникового интернета больница острова связана с медицинским центром Питтсбургского университета в США, куда теперь в режиме реального времени 7 дней в неделю поступают электрокардиограммы, данные УЗИ и снимки легких островного населения. Таким образом, когда пациент входит в далеко не самую передовую больницу острова Тристан да Куньи, он попадает на виртуальный прием к специалистам из университетской клиники, одной из лучших в США. Этот проект был осуществлен корпорацией IBM в рамках концепции «Разумная планета».
В США самой крупной телемедицинской системой наблюдения является Philips LifeLine, которая охватывает около миллиона пожилых и хронически больных людей. Подписка на услуги Philips Lifeline позволяет больному моментально попросить помощь в ближайшем медицинском учреждении, службе спасения, а также у родственников или соседей. Пользователь Philips Lifeline напрямую связывается с колл-центром одним нажатием кнопки, расположенной на кулоне или наручном браслете.
Philips LifeLine охватывает около миллиона пожилых и хронически больных людей
Стоит также упомянуть и компанию Google, которая вот уже на протяжении нескольких лет активно развивает онлайн-сервис Google Health. Его можно отнести к интернет-медицине, которая является одним из сегментов телемедицины. Данный сервис представляет собой онлайновое хранилище информации медицинского характера. Пользователи службы смогут загружать на серверы в интернете сведения о состоянии своего здоровья и истории болезни, а также обмениваться этими данными с лечащим врачом. Сервис также уведомляет своих пользователей о возможных негативных последствиях приёма тех или иных лекарственных препаратов.
Каждый раз, когда в пользовательский профиль добавляется новая информация, Google Health, анализируя историю болезни владельца аккаунта, проверяет, не могут ли назначенные медикаменты вызвать у пациента аллергические реакции или привести к другим нежелательным результатам. Также отметим, что сервис Google Health способен получать информацию с кардиостимуляторов, датчиков давления, сенсоров сахара в крови и других приборов, встроенных в тело пациента. Выпускаются и весы, которые передают по Wi-Fi информацию о массе тела пациента в Google Health.
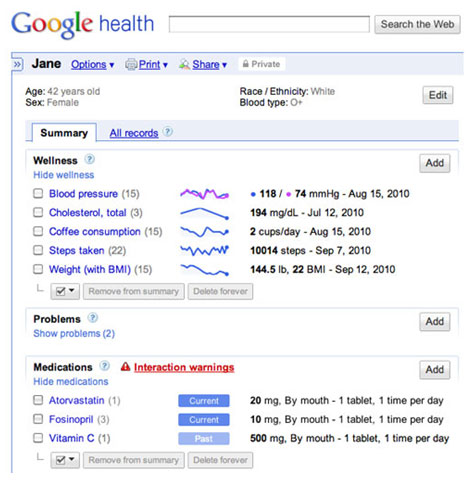
Google Health способен получать информацию с кардиостимуляторов, датчиков давления, сенсоров сахара в крови и других приборов, встроенных в тело пациента
Подобное решение есть и у корпорации Microsoft. Оно называется Microsoft HealthVault. Разработчики позиционируют его как платформу, на основе которой сторонние вендоры могут разрабатывать собственные продукты. В отличие от сервиса Google, доступ российских пользователей к Microsoft HealthVault пока ограничен.
В России телемедицина развивается, однако по темпам развития наша страна пока отстает от развитых государств Запада. Национальная телемедицинская сеть, о необходимости создания которой говорилось на самом высшем уровне еще 6 лет назад, до сих пор не создана. Работа ведется «точечно», в отдельных регионах. Проблема лежит не только в плоскости финансирования, но и в инфраструктуре. Далеко не все населенные пункты в нашей стране в достаточной степени обеспечены инфраструктурой высокоскоростной передачи данных.
Вместе с тем, уже существуют общественные организации, которые поставили перед собой задачу содействовать развитию телемедицины в масштабе страны. Так, Российская ассоциация телемедицины принимает активное участие в создании мобильных и стационарных телемедицинских центров, мобильных телемедицинских кабинетов на базе реанимобиля и вездехода и в ряде других инициатив, в том числе и обучении медицинских работников телемедицинским технологиям.
Мобильный доктор
Завоевавшие в последнее время огромную популярность в мире планшетные компьютеры, в первую очередь Apple iPad уже нашли своих приверженцев и в медицине. Фактически, врачи – одна из категорий пользователей, более всего нуждающихся в практических свойствах планшета – мобильности, наличии сенсорного экрана, длительном времени автономной работы, поддержке беспроводных коммуникационных технологий.
В США iPad активно применяется в государственных и частных больницах. Вскоре после старта продаж iPad в апреле 2010 года, в больницах США начали разрабатывать целевые программы с учетом его использования. Одной из первых стала экспериментальная программа, в которой около 20 врачей при помощи планшетов следили за пациентами в районных больницах штата Калифорния, результаты которой оказались успешными. Сегодня медперсонал клиник США использует планшеты для ведения и изучения историй болезни пациентов, просмотра таблиц, диаграмм, отпечатков ренгеновских снимков, результатов тестов и т.д. Это упрощает и ускоряет работу врача, позволяет реагировать гораздо быстрее и принимать более эффективные меры.
В России тоже уже можно говорить о первом опыте использования iPad в медицине. Так, компания «Корус консалтинг» в начале 2011 года представила свою разработку – мобильный интерфейс для Федеральной типовой медицинской информационной системы. Последняя была разработана в 2008 г. в рамках госконтракта по ФЦП «Электронная Россия (2002-2010 годы)», заказчиками были Федеральное агентство по информационным технологиям и Минздравсоцразвития России. ФТМИС работает на базе свободного ПО и в настоящее время успешно внедрена в лечебных учреждениях Саратовской области.
Мобильное приложение называется MediPad. Оно взаимодействует с Медицинской информационной системой, и позволяет врачу получить историю болезни пациента, результаты его анализов, рентгеновские снимки, назначить диагностику и лечение. Таким образом, врач может работать с информационной системой как не отходя от пациента, так и на другом конце больницы и даже в другом городе – для работы нужно только интернет-подключение через Wi-Fi или 3G.
Мы рассказали лишь о нескольких примерах применения ИТ в медицине. В большинстве случаев, ИТ-решения оказываются наиболее полезными не на этапе непосредственного лечения, где уже все зависит от профессионализма и таланта врача, а также от специализированного медицинского оборудования, но на этапе наблюдения и профилактики. А ведь любую болезнь легче и дешевле предупредить, чем вылечить.
Вернуться на главную страницу обзора
Опубликовано в 2011 г.